沉默的“骨脆脆”:骨质疏松离你没那么远
“我还没老呢,怎么轻轻一跌就骨折了?”40岁的周小姐躺在病床上,看着股骨颈骨折的诊断报告,满脸难以置信。医生告诉她,长期追求低体重的生活方式,早已让她的骨骼亮起红灯。像周小姐这样的案例并非个例——据《中国骨质疏松症流行病学调查报告2018》显示,我国40~49岁人群中,每3人就有1人存在骨量减少,而50岁以上女性骨质疏松患病率高达32.1%。骨质疏松,这个被称为“沉默杀手”的疾病,正悄然威胁着各年龄段人群的健康。

一、隐形的危机:骨质疏松如何吞噬骨骼健康?
人体的骨骼并非静止的“钢筋”,而是一个动态平衡系统。成骨细胞不断生成新骨质,破骨细胞则清除老化骨质。青春期时,成骨细胞活性占优,骨量快速积累;但30岁后,破骨细胞逐渐占据上风,骨量开始流失。女性绝经后5~10年、男性70岁后,激素水平变化会加速这一过程,导致骨骼内部结构退化,变得脆弱易碎。
骨质疏松的可怕之处在于其“无声性”——早期几乎没有症状,直到发生椎体压缩性骨折(身高变矮、驼背)、髋部骨折(长期卧床、并发症致死率20%)或腕部骨折(影响抓握功能)时,危害才集中爆发。世界卫生组织数据显示,全球每3秒就发生1例骨质疏松性骨折,50%的髋部骨折患者会丧失独立生活能力。
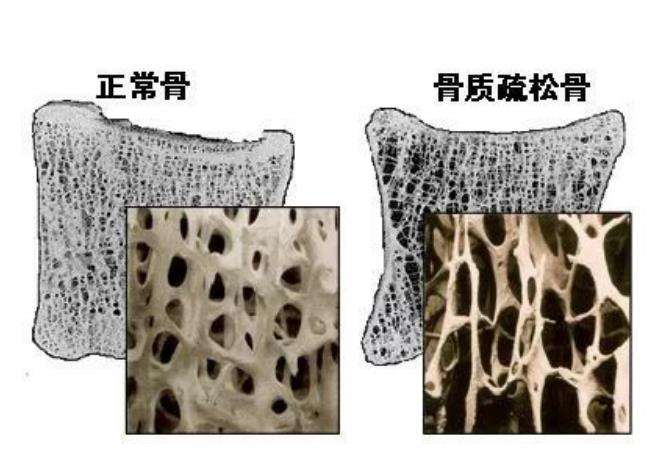
二、骨密度检测:揭开骨骼健康的“密码本”
预防骨质疏松的关键在于早期发现骨量减少。骨密度检测是评估骨骼强度的“金标准”,通过测量骨骼矿物质含量,可提前5~10年预警骨质疏松风险。
目前主流的检测方法及设备如下:
1. 双能X线吸收测定法(DXA):临床诊断的“黄金标准”
原理:利用两种不同能量的X射线穿透骨骼,通过计算射线衰减程度,测量手臂尺桡骨等部位的骨密度。
优势:辐射剂量极低(相当于乘坐飞机2小时的辐射量),检测时间短(3~5分钟),重复性好,是WHO推荐的骨质疏松诊断依据。
适用人群:中老年人、绝经后女性、长期使用激素者、有脆性骨折史者。
代表设备:XYH-1000C、XYH-1000B系列,国内三甲医院普遍配备。

原理:通过超声波在骨骼中的传播速度和衰减程度,评估跟骨、桡骨等部位的骨密度和骨结构。
优势:无辐射、操作简便、价格低廉(约DXA的1/3),适合大规模筛查和儿童、孕妇等特殊人群。
局限性:检测部位局限,结果受软组织厚度影响,需结合临床综合判断。
代表设备:XYH9000B系列、XYH9000C,常见于社区卫生中心和体检机构。

三、预防胜于治疗:守护骨骼的“三大法宝”
1. 科学饮食:钙与维生素D的“黄金搭档”
- 钙摄入:每日800~1000mg(50岁以上人群),可通过牛奶(300ml含300mg钙)、豆腐(100g含164mg钙)、虾皮(100g含991mg钙)等食物补充。
- 维生素D:每日400~800IU,可通过晒太阳(每日15~30分钟,暴露面部和手臂)或食用蛋黄、深海鱼补充。

- 负重运动:如快走、慢跑、跳舞,每周3~5次,每次30分钟,可刺激成骨细胞活性。
- 抗阻训练:如举哑铃、弹力带训练,每周2~3次,增强肌肉力量,减少跌倒风险。
- 平衡训练:如太极拳、瑜伽,提高身体协调性,预防骨折。

- 戒烟限酒:吸烟会抑制雌激素分泌,加速骨量流失;过量饮酒(每日>2单位)会干扰钙吸收。
- 减少咖啡因和碳酸饮料:咖啡每日≤3杯,碳酸饮料每周≤1瓶。
- 慎用药物:长期使用糖皮质激素、质子泵抑制剂者,需定期监测骨密度。

骨质疏松不是老年人的“专利”,而是贯穿全生命周期的慢性病。从青少年时期的骨量积蓄,到中年时期的骨量维持,再到老年时期的骨折预防,每一个阶段都需要科学管理。通过定期骨密度检测、合理饮食、规律运动和避免不良习惯,我们完全可以将骨质疏松的威胁扼杀在萌芽状态。
正如世界骨质疏松日2025年的主题所言:“健康体重,强骨健身”。让我们从现在开始,关注骨骼健康,拒绝做沉默的“骨脆脆”!

